Aterosclerosi: sintomi, cause, rischi, diagnosi, cure e patogenesi
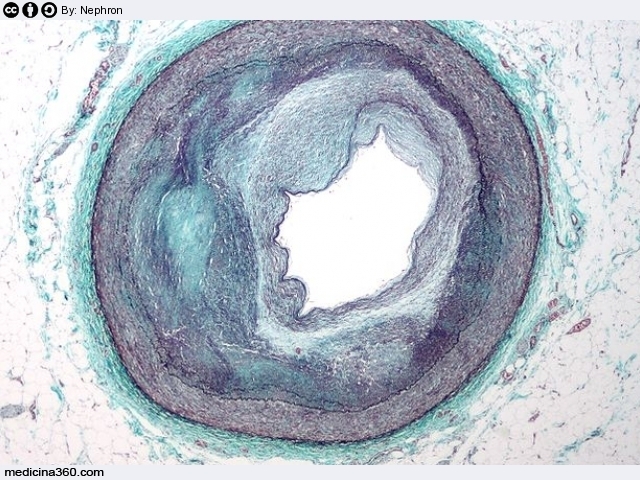
L’aterosclerosi è una malattia delle arterie di calibro medio/ grande. Approfondiamo sintomi e cause di una patologia tipica delle società del benessere che induce gravissime complicanze come: infarto ed ictus, principali cause di decesso del nostro tempo.
Cosa è l’aterosclerosi?
L’arteriosclerosi è la perdita di elasticità (sclerosi) delle pareti delle arterie. Sclerosi che aumenta fisiologicamente con l’avanzare degli anni. L’aterosclerosi invece è una particolare forma di arteriosclerosi caratterizzata dalla:
- deposizione sulle parenti interne delle arterie dell’ateroma;
- conseguente processo infiammatorio.
Chiariamo cosa è l’ateroma.
L’ateroma è un deposito sulla parete interna dei vasi sanguigni costituito da una sorta di poltiglia così composta:
- grassi: colesterolo, LDL, fosfolipidi;
- proteine;
- tessuto fibroso.
Il nome ateroma deriva appunto dalla sua consistenza (dal greco pappa). All’ateroma depositato sul muro delle arterie, nel tempo, è possibile che si aggiunga, infiltrandosi, una delle proteine che è responsabile della coagulazione ematica: la fibrina. Questa determina sulla placca coaguli e grumi di sangue: i trombi. A causa di successive infiltrazioni di sali di calcio i trombi divengono duri e fragili e come tali possono lesionarsi e/o staccarsi dalla parete e creare emboli che vanno ad ostruire altri vasi sanguigni.
Le cause: la patogenesi della aterosclerosi.
Le teorie odierne propendono per una multifattorialità. I meccanismi che inducono alla formazione dell’ateroma e causano la malattia non sono noti con certezza.
Ossia ipotizzano che a determinare l' aterosclerosi concorrano più fattori che in qualche maniera interagiscono tra loro.
Si sono infatti identificati i seguenti due fattori:
- Accumulo lipidico. L’ aumento nel sangue delle lipoproteine a basso peso molecolare LDL (il così detto colesterolo cattivo) provoca depositi sulle pareti interne delle arterie. Alcune di queste placche che sono inizialmente transitorie (sono presenti per brevi periodi anche nelle arterie dei bambini) divengono fibrose e stabili. In queste condizioni possono essere danneggiate dalle forze di attrito prodotte dal torrente sanguigno. Il danno superficiale richiama nella zona interessata piastrine che determinano coagulazione e grumi sanguigni e quindi trombi.
- Danno endoteliale (particolare tessuto che ricopre la parete dei vasi sanguigni). Il torrente ematico in special modo nei punti in cui si creano moti vorticosi (diramazione dei vasi, restringimento drastico del lume, curve con raggio particolarmente stretto) crea danni e determina la perdita di endotelio. Ne consegue un immediato richiamo di piastrine che aderiscono al muro e secernono sostanze tossiche che fanno migrare le cellule muscolari interne alla parete del vaso in superficie. Queste cellule prolificano creando tessuto connettivo che determina una placca fibrosa che ostruisce il passaggio.
Con grande probabilità i 2 meccanismi interagiscono ed insieme determinano l’insorgere della malattia.
Anche se non sono note con certezza le cause della malattia sono invece perfettamente noti i fattori di rischio:
Fattori di rischio immodificabili.
Si riassumono in:
- Età. L’aterosclerosi è una malattia della vecchiaia; compare a partire dai 55-60 anni in poi. Ma può colpire anche i più giovani. Uno studio americano basato sulle autopsie dei morti in combattimento nella guerra di Corea e Vietnam ha evidenziato che lesioni aterosclerotiche erano già presente già in giovani di 20 anni.
- Sesso. L’aterosclerosi colpisce maggiormente gli uomini. Gli ormoni femminili preservano la donna fino alla menopausa.
- Familiarità. La probabilità dell’insorgere della malattia è scritta nei geni. Alcuni soggetti con storia familiare di aterosclerosi sono più a rischio di altri.
- Razza. La razza bianca ha maggiore probabilità di contrarre la malattia.
Fattori di rischio modificabili.
Possono così riassumersi:
- Tabagismo. Il fumo aumenta la degenerazione dell’endotelio dei vasi a causa dello stress ossidativo che induce e quindi aumenta le probabilità di aterosclerosi.
- Ipercolesterolemia. Con maggior precisione più che di ipercolesterolemia, ovvero valori elevati di colesterolo, sarebbe più corretto parlare di rischio cardiovascolare superiore alla norma.
- Iperomocisteinemia.
- Ipertensione.
- Obesità.
- Mancanza di moto ed in generale di attività fisica.
- Inquinamento ed esposizione a sostanze tossiche.
- Alimentazione scorretta.
Quali sono i sintomi della malattia?
L’aterosclerosi è una malattia che si instaura lentamente e una sintomatologia precisa compare di norma dopo i 50 anni. Il quadro clinico che essa determina è strettamente legato ai problemi di ischemia che crea il restringimento del lume delle arterie procurando problemi di irrorazione agli organi del distretto anatomico in cui è localizzata la placca.
La sintomatologia può essere:
- acuta;
- cronica.
La sintomatologia acuta è causata da una brusca riduzione del calibro dell’arteria per l’instaurarsi di un trombo in corrispondenza della placca. Esempi di simili evenienze sono: infarto del miocardio, ictus ischemico, infarto intestinale, etc.
La sintomatologia cronica è causata da un restringimento divenuto stabile negli anni che sancisce l’impossibilità dell’organo a monte di esso di ottenere in condizioni di bisogno (per uno sforzo fisico) un maggior apporto ematico. Tale condizione si traduce in un dolore (di natura ischemica) assente a riposo ma che si scatena sotto sforzo.
Come si effettua la diagnosi?
La diagnosi si avvale di:
- Anamnesi del paziente.
- Analisi dei sintomi.
- Ecografia.
- Arteriografia. Introduzione di un catetere nell’arteria ed infusione nella regione incriminata di un mezzo di contrasto e creazione dell’immagine della regione con tecniche radiografiche o di risonanza magnetica.
In che maniera si cura l’aterosclerosi?
La miglior cura dell’aterosclerosi è la prevenzione fin dalla gioventù. Prevenzione che consiste nel tenere sotto controllo i fattori di rischio modificabili.
Se le lesioni aterosclerotiche sono ancora ad un livello controllabile è possibile una terapia farmacologica unita al ripristino di un corretto stile di vita che tende a mantenere sotto controllo i famigerati fattori di rischio modificabili. I farmaci tendono tutti a ridurre trigliceridi e colesterolo LDL, ad innalzare il colesterolo HDL ed a mantenere in valori canonici l’ omocisteina. I farmaci usati sono statine, cardioaspirina, complesso vitaminico B, etc.
Nei casi di lesioni gravi diviene necessario l’intervento chirurgico.
Si praticano 3 diversi tipi di intervento:
- Angioplastica. Introduzione nell’arteria di un catetere che reca in cima un palloncino che giunti sulla lesione viene gonfiato schiacciando la placca. Per mantenere schiacciata la placca nel tempo si applica su di essa uno “stent” una sorta di rete che mantiene dilatato il vaso e schiacciato l’ateroma.
- Endoarteriectomia. Apertura chirurgica dell’arteria e successiva rimozione e pulizia dell’ateroma.
- Bypass. Aggiramento dell’ostruzione con l’innesto di un nuovo vaso che lo aggira prelevato dal paziente stesso.
